- Первая помощь при гипертоническом кризе.
5.1. Немедикаментозные методы коррекции артериальной гипертензии
5.1.1. Диета при артериальной гипертензии
5.1.2. Снижение веса
5.1.3. Регулярная физическая активность
5.1.3.1 Отказ от курения
5.1.4. Умеренное употребление алкоголя
5.2 Медикаментозное лечение артериальной гипертензии
5.2.2 Главные правила лечения артериальной гипертензии.
5.2.3. Лекарственные препараты для лечения артериальной гипертензии.
5.2.4 Побочные эффекты антигипертензивных препаратов
5.2.5. Оперативное лечение.
5. Первая помощь при гипертоническом кризе.
В 75% случаев болезнь протекает бессимптомно.
Самым первым и ярким симптомов гипертонии является головная боль.
Во время гипертонических кризов могут быть:

- сильное головокружение, иногда потеря сознания;
- появление «мушек» перед глазами;
- шум и заложенность в ушах;
- покраснение лица;
- боль в сердце;
- увеличение ЧСС;
- ощущение жара и небольшое повышение температуры тела;
- ухудшение внимания, невозможность сконцентрироваться;
- тошнота и рвота, не приносящая облегчения;
- носовое кровотечение.
Резкое повышение давления (гипертонический криз) может быть опасно и требует немедленной помощи.
Необходимо:
- открыть окно, снять тесную одежду, обеспечить приток свежего воздуха;
- лечь или сесть в удобную позу и постараться расслабиться;
- сделать дыхательное упражнение: вдохнуть, задержать дыхание на 10 секунд,
выдохнуть, опять задержать дыхание на 10 секунд; - принять каптоприл 25мг под язык, разжевать рассосать (можно капотен 25мг).
При отсутствии эффекта через 15-20минут:
АД сохраняется высоким, сохраняются головная боль, дрожь в теле, учащённое сердцебиение,
необходимо вызвать бригаду Скорой медицинской помощи по номеру 103Каждому пациенту индивидуально подбирают препараты на случай гипертонического криза.
Кому-то каптоприл, кому-то метопролол, нифедипин, моксонидин. Всё решается лечащим врачом индивидуально.
5.1. Немедикаментозные методы коррекции артериальной гипертензии
Что дает эффективная немедикаментозная коррекция факторов риска?
- Снижение уровня АД
- Возможность отсрочить или предотвратить развитие АГ
- Усиливает эффект антигипертензивной терапии
Немедикаментозные методы борьбы с высоким АД включают:

5.1.1. Диета при артериальной гипертензии
При гипертонии диета играет важную роль:
она направлена на улучшение обменных процессов, поддержание здорового веса, защиту внутренних органов и нормализацию работы почек.
Основные принципы питания при гипертонии:
- сократить количество употребляемой соли до 5 г (1 чайная ложка) в сутки: большое количество соли способствует реабсорбции (повторному всасыванию жидкости) в почках и ухудшает показатели давления;
- есть больше свежих фруктов и овощей (рекомендованная норма — 300–400 г в сутки). Они способствуют ускорению обмена веществ и содержат необходимые микроэлементы (кальций, калий);
- включить в рацион рыбу (не реже 2 раз в неделю), орехи, растительные масла: входящие в состав этих продуктов ненасыщенные жиры поддерживают сердце и сосуды;
- регулярно употреблять молочные продукты малой жирности — они содержат магний, стабилизирующий работу сердца;
- животные жиры (в том числе жирное мясо) рекомендуется сократить, так как они могут повышать уровень холестерина в крови;
- сократить употребление продуктов, способствующих набору веса (сахар, выпечка).
Индекс массы тела у людей с повышенным давлением желательно поддерживать в пределах 20–25; окружность талии — менее 94 см (у мужчин) и 80 см (у женщин).
Снижение веса тела на 5,1 кг приводит к снижению САД/ДАД на 4,4/3,6 мм рт.ст. соответственно.
С целью профилактики сердечно-сосудистых заболеваний и снижения АД для людей младше 60 лет рекомендовано поддерживать индекс массы тела на уровне 20-25 кг/м2, окружность талии у мужчин — менее 94 см, у женщин – менее 80 см.
5.1.3. Регулярная физическая активность
Исследования показывают, что регулярная аэробная физическая активность может быть полезной как для профилактики, так и для лечения артериальной гипертензии, и для снижение риска смертности от сердечно-сосудистых заболеваний.

Поэтому рекомендуются регулярные аэробные физические упражнения (минимум 30 минут умеренной динамической нагрузки течение 5-7 дней в неделю). Ходьба, бег трусцой, сайклинг, плавание – выбирайте по душе. Главное — начать и делать это регулярно.

Курение – главный фактор риска сердечно-сосудистых заболеваний и рака. Позитивные эффекты при отказе от курения появляются уже через 20 минут виде снижения уровня артериального давления и нормализации частоты сердечных сокращений. Но только через 15 лет (!) риск смерти от заболевания сердца будет равен риску никогда не курившего человека.
5.1.4. Умеренное употребление алкоголя
Снижение количества выпитого алкоголя полезно для здоровья даже для людей, умеренно употребляющих алкоголь. Мужчинам с артериальной гипертензией следует ограничить употребление алкоголя до 14 единиц в неделю, а женщинам – до восьми единиц в неделю.
1 единица = 125 мл вина или 250 мл пива.
Также рекомендуется избегать выпивки и проводить безалкогольные дни в течение недели.
Обычно на изменение образа жизни врачи дают 3-6 месяцев. Если эффект недостаточный или сердечно-сосудистый риск высокий, тогда назначается медикаментозная коррекция.
5.2 Медикаментозное лечение артериальной гипертензии
5.2.2 Главные правила лечения артериальной гипертензии.
Есть железные правила лечения артериальной гипертензии, которые важно осознать и придерживаться их постоянно.
Иначе врач не сможет вам помочь.
1. АГ лечится таблетками!
Гипертония не лечится уколами и капельницами. Для снижения повышенного АД и постоянного поддержания его на нормальном уровне применяются препараты с длительным периодом действия в таблетированной форме – преимущественно 24 часа и более.
2. Таблетки для снижения АД нужно пить каждый день.
Это значит, что выпив лекарство в указанное врачом время – на 24 часа вы можете забыть о повышении АД. Следующую таблетку нужно принять в это же время следующего дня. Даже несмотря на прекрасное самочувствие и нормальный уровень АД.
Да, даже, если 120/80 мм рт.ст. на тонометре. Потому что если этого не сделать – остатки препарата будут выведены из организма и АД начнет повышаться снова.
Большинство препаратов действуют от 12 до 24 часов. Это значит, что если вы приняли препарат в среду утром, то в четверг днём его в организме уже не будет и давление поднимется вновь. Чтобы этого не случилось нужно принять очередную таблетку на следующий день.
3. В одно и то же время
Объяснение такое же. Если вы соблюдаете режим приема лекарств, их концентрация в крови постоянна, а значит — они работают и давление снижается.
4. Принимать лекарства можно натощак
Если нет других рекомендаций. Антигипертензивные препараты не влияют на слизистую желудка, не вызывают гастрит и панкреатит. Пока вы проснетесь и начнёте собираться на работу, препарат уже начнёт действовать, а значит хорошее самочувствие обеспечено.
6. Пить препараты прийдется неопределенно долго
Тут не скажу ничего нового – каждый день и неопределенно долго. Относитесь к этому как к обязательному ежедневному ритуалу – вы же не спрашиваете у стоматолога как долго еще вам предстоит чистить зубы?
7. Ставьте напоминания
Я знаю, что привыкнуть пить лекарства каждый день по расписанию сложно. Упрощайте это действие. Сейчас есть много приложений для телефона, которые помогают не забыть какие препараты, в каких дозах и когда нужно принять, оповещая звуковым сигналом.
8. Подбором препаратов для лечения АГ должен заниматься только врач.
При выборе схемы лечения учитываются индивидуальные особенности каждого пациента, включая режим дня, привычки, наследственность, сопутствующие заболевания, аллергические реакции и многое другое.
9. На подбор препаратов для лечения АГ чаще всего уходит от 1 до 3 месяцев (редко до 6 месяцев).
Это не значит, что доктор не разбирается в лечении и нужно срочно искать другого «более компетентного». До тех пор, пока в рутинную медицинскую практику не внедрен генетический анализ, врач не может спрогнозировать насколько эффективным у конкретного пациента окажется назначенное лечение.
10. Антигипертензивные препараты не вредят почкам и печени
Наоборот за счет своих механизмов действия берегут эти органы. Эффективность и безопасность современных препаратов, используемых в кардиологии, доказана в многочисленных рандомизированных плацебо-контролируемых исследованиях.
Успех всего лечения напрямую зависит от того, следует ли пациент рекомендациям своего врача.
5.2.3. Лекарственные препараты для лечения артериальной гипертензии.
Для постоянного ежедневного приема с целью снижения и контроля АД применяются следующие группы препаратов:
1. Ингибиторы ангиотензинпревращающего фермента
Если коротко – ИАПФ, названия препаратов из этой группы заканчиваются на -прил: рамиприл (Тритаце), лизиноприл (Диротон), периндоприл (Престариум) и т.п.
2. Блокаторы рецепторов к ангиотензину II или сартаны⠀
Представители – валсартан (Диован, Вазар), телмисартан (Микардис, Телмиста), лозартан (Козаар, Лориста, Лозап) и так далее.
3. Блокаторы кальциевых каналов
Дигидропиридиновые – амлодипин (Норваск), лерканидипин (Леркамен) и т.п.; недигидропиридиновые – верапамил (Изоптин), дилтиазем.
4. Диуретики
Торасемид (Диувер, Бритомар), Фуросемид (Лазикс), Индапамид (Арифон), Гидрохлоротиазид (Гипотиазид), Хлорталидон.
5. Бета-блокаторы⠀
Бисопролол (Конкор), метопролол (Беталок Зок), небиволол (Небилет), карведилол.
В дополнение к основным 5 группам препаратов при наличии показаний могут быть назначены:
моксонидин (физиотенс), спиронолактон (верошпирон), доксозазин и другие.
При назначении лечения доктора практически всегда отдают предпочтение комбинированным препаратам
(т.е. в одной таблетке может быть 2 или 3 вещества с разными механизмами действия).
В названии таких препаратов часто присутствуют дополнения: «плюс», «комби», «ко-« или «Н».
Читайте внимательно назначения врача, ведь «Лизиноприл» и «Лизиноприл плюс» – хоть и похожи по названию, отличаются по составу и действию.⠀
Напоминаю, что выбором препаратов для лечения любого заболевания должен заниматься только врач.
Не занимайтесь самолечением!
Эта публикация носит исключительно ознакомительный характер.
Еще 20-30 лет назад в арсенале врачей не было таких тонких инструментов для помощи нашим пациентам.
Теперь же нужно делать то, что Наука, учённые, МЗ РФ рекомендует.
Это решит вопрос с профилактикой инсультов, инфарктов, ранней инвалидностью. Повысит продолжительность жизни в нашей стране.
Обращайтесь к своему участковому терапевту, проходите диспансеризацию, выполняйте рекомендации своих врачей.
5.2.4 Побочные эффекты антигипертензивных препаратов
Что такое побочный эффект?
Это любая нежелательная, негативная и вредная для организма реакция, возникающая при применении препарата в терапевтических дозах с целью профилактики, лечения и диагностики (официальное определение).
На фоне приема любого препарата могут возникнуть побочные реакции.
Полный перечень возможных побочных реакций можно прочитать в инструкции к каждому конкретному препарату.
1. При приеме ингибиторов ангиотензинпревращающего фермента (ИАПФ)
- Сухой кашель, не связанный с патологией дыхательной системы. Это эффект всего класса, поэтому если пациент кашляет на фоне рамиприла, замена на лизиноприл или другой ИАПФ не спасёт. Появление кашля — основная причина отмены ИАПФ и назначения другого класса препаратов
- Кожные высыпания;
- Повышение уровня калия (особенно у пациентов с почечной недостаточностью);
- Нарушение вкусовых ощущений. Справедливости ради скажу, что я ни разу не сталкивалась с такой жалобой на приеме.
2. При приеме блокаторов рецепторов к ангиотензину II (БРА, сартаны)
Один из самых хорошо переносимых классов препаратов, применяемых в кардиологии. Частота побочных эффектов при приеме сартанов меньше, чем у плацебо (пустышка).
У 1% пациентов могут возникнуть:
- Головная боль;
- Головокружение и слабость;
- Повышение уровня калия (особенно у пациентов с почечной недостаточностью).
3. При приеме блокаторов кальциевых каналов
- Отёк лодыжек или рук – пациенты иногда отмечают, что ноги налились, сложно одеть обувь или застигнуть высокие сапоги.
- Учащённое сердцебиение;
- Покраснение лица;
- Головная боль;
- Запор.
4. При приеме бета-блокаторов
- Бессонница и нарушение сна;
- Холодные руки и ступни;
- Симптомы астмы, депрессии;
- Проблемы с эрекцией (редко);
- Изменение уровня глюкозы в крови.
5. При приеме диуретиков
- Учащённые позывы к мочеиспусканию, (часто отмечают этот эффект водители);
- Слабость, повышенная утомляемость;
- Изменение уровня электролитов крови;
- Судороги ног;
- Проблемы с эрекцией;
- Увеличение размера и чувствительности молочных желёз у мужчин (на фоне приема Верошпирона);
- Повышение мочевой кислоты в сыворотке крови или боли в суставах стопы (Гипотиазид);
- Повышение уровня глюкозы.
6. При приеме альфа-блокаторов (Доксазозин)
- Слабость;
- Головокружение;
- Ортостатическая гипотензия (снижение артериального давления при подъеме из сидячего или лежачего положение) — опасная падением и травматизацией, чаще наблюдается у пациентов пожилого возраста.
7. При приеме Моксонидина (Физиотенс)
- Слабость;
- Сухость во рту;
- Бессонница и нарушение сна;
- Головная боль;
- Нарушения со стороны желудочно-кишечного тракта – тошнота, запор, диарея.
Общим побочным эффектом для всех антигипертензивных препаратов является гипотензия — низкий уровень АД.
Дорогие пациенты, все приведённые выше побочные эффекты не угрожают вашему здоровью или жизни и встречаются редко!
Безопасность препаратов, применяемых в кардиологии, доказана многочисленными рандомизированными исследованиями.
При появлении побочных эффектов не отменяйте препараты самостоятельно!
Любые изменения вашего лечения должны быть согласованы с лечащим врачом.
Потому что при резкой отмене некоторых препаратов возможно ухудшение состояния вплоть до развития гипертонического криза, сердечного приступа или аритмии.
Правила приема антигипертензивных препаратов
Еще раз зафиксирую основные правила приема этих препаратов.
5.2.5. Оперативное лечение.
Радиочастотная абляция почечных артерий.
Если гипертония не поддаётся лечению медикаментами и коррекцией образа жизни, применяют малоинвазивный аппаратный метод
— денервацию (блокировку нервных окончаний) почечных артерий.
При денервации в почечную артерию вводится катетер.
Он воздействует на расположенные в ней нервные окончания ультразвуковыми волнами, радиоволнами или нейротоксичными веществами.
В результате воздействия выработка веществ, которые приводят к сужению сосудов, снижается, и давление нормализуется.
Катетер вводят через бедренную артерию в паху.
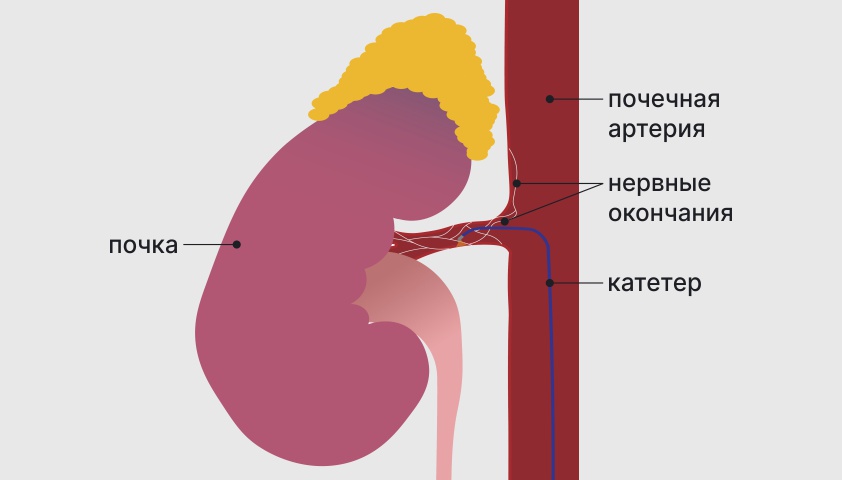
Катетер внутри почечной артерии воздействует на нервные окончания, чтобы снизить выработку повышающих давление веществ