Ожирение – это хроническое заболевание, характеризующееся избыточным накоплением жировой ткани в организме, представляющим угрозу здоровью, и являющееся основным фактором риска ряда хронических заболеваний.
Осложнения ожирения:
- сердечно-сосудистые заболевания:
артериальная гипертония, атеросклероз, ишемическая болезнь сердца; тромбозы, дистрофия миокарда; - преддиабет, сахарный диабет;
- неалкогольная жировая болезнь печени, жировой гепатоз;
- желчнокаменная болезнь;
- синдром поликистозных яичников;
- нарушение функции дыхания, синдром Пиквика, синдром обструктивного апноэ сна;
- заболевания суставов (остеопороз, артрозы, артриты, подагра);
- репродуктивные расстройства;
- повышение риска развития онкологических заболеваний.
- социальная дезадаптация.
Причины ожирения у взрослых
По этиологии различают:
1. алиментарно-конституциональное (первичное)
— составляет 90-95 % всех случаев, является следствием образа жизни.

Снижение физической активности

Потребление жирной высококалорийной пищи, продуктов с высоким содержанием сахара и рафинированных углеводов.
2. эндокринное ожирение (вторичное)
снижение функции щитовидной железы, гипогонадизм, синдром «пустого» турецкого седла,
опухоли гипофиза, гипоталамуса, синдром Кушинга, гипоталамическое ожирение.
3. генетические дефекты структур регуляции жирового обмена,
4. психические заболевания.
Детские психологические травмы, расстройство пищевого поведения.
Виды ожирения по происхождению:
1. простое (алиментарное, конституционально-экзогенное, идиопатическое) — ожирение, связанное с избыточным поступлением калорий в условиях гиподинамии и наследственной предрасположенности;
2. гипоталамическое — ожирение, связанное с наличием и лечением опухолей гипоталамуса и ствола мозга, лучевой терапией опухолей головного мозга и
гемобластозов, травмой черепа или инсультом;
3. ожирение при нейроэндокринных заболеваниях (гиперкортицизме, гипотиреозе и др.);
4. ожирение ятрогенное (вызванное длительным приемом глюкокортикоидов, антидепрессантов и других препаратов);
5. моногенное ожирение — вследствие мутаций генов лептина, рецептора лептина, рецепторов меланокортинов 3-го и 4-го типа, проопиомеланокортина, проконвертазы 1-го типа, рецептора нейротрофического фактора — тропомиозин- связанной киназы B);
6. синдромальное ожирение (при хромосомных нарушениях, заболеваний вследствие геномного импринтинга, других генетических синдромах — Прадера—
Вилли, хрупкой X-хромосомы, Альстрема, Кохена, Дауна, при псевдогипопаратиреоз.
Причины ожирения у детей
Ожирение у детей развивается при генетической предрасположенности в сочетании с перинатальными, экологическими, психосоциальными и диетическими факторами.
Однако основная причина ожирения заключается в том, что ребёнок потребляет больше калорий, чем затрачивает энергии.
Симптомы ожирения
лишний вес.
одышка при физической нагрузке;
повышение артериального давления;
сухость во рту;
нарушение менструального цикла у женщин;
громкий храп во сне;
повышенная дневная сонливость;
боли в суставах;
снижение потенции у мужчин.
Патогенез ожирения
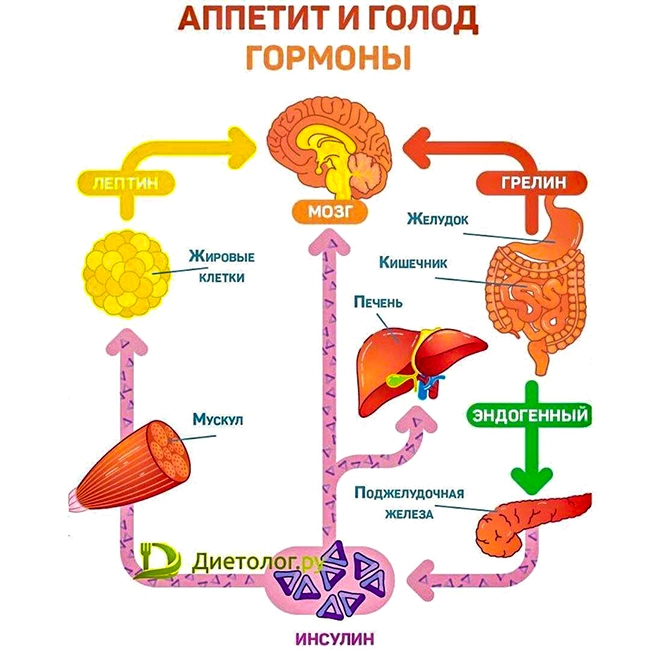
Лептин — гормон насыщения, сытости . Подробнее…
Грелин — гормон голода. Подробнее..
Наследственные факторы (25-70%);
Избыточное употребление жирной и высококалорийной пищи, сахара, рафинированных углеводов, алкоголя, преимущественно в вечернее время;
Нарушение пищевого поведения, которое определяется семейными и национальными стереотипами питания.
Психическая активность и пищевые привычки тесно взаимосвязаны, поэтому существует предположение, что одной из причин ожирения является нарушение обмена серотонина и рецепции эндорфинов.
Таким образом, пища (особенно углеводистая) — это своего рода «допинг», поэтому можно провести параллель между ожирением (по типу психологической зависимости) и наркоманией или алкоголизмом.
Воспринимая прием пищи как средство успокоения в стрессовых ситуациях, многие люди демонстрируют гиперфагическую реакцию на стресс.
Низкая физическая активность.
В результате сидячего образа жизни, отсутствия регулярных физических нагрузок (особенно аэробных — ходьба пешком в умеренном темпе 30–40 минут 3–4 раза в неделю, бег, езда на велосипеде, плаванье и т. п.) у организма снижаются энергозатраты, и в сочетании с высококалорийной диетой всё это способствует набору лишнего веса.
Инсулинорезистенность играет важнейшую роль в развитии ожирения и метаболического синдрома, являясь причиной ожирения и сахарного диабета 2 типа.
Инсулин — гормон, который обеспечивает нормальное протекание метаболизма и поддержку энергетического баланса за счет ингибирования образования глюкозы печенью и усиления поглощения ее мышечной и жировой тканью.
Классификация и стадии развития ожирения.
Нормальной массе тела соответствует ИМТ 18,5–24,9; избыточной — ИМТ 25–29,9;
ожирению 1 степени соответствует ИМТ 30-34,9; ожирению 2 степени соответствует ИМТ 35-39,9; ожирение 3 степени (морбидное) – при ИМТ выше 40 .
Однако у этой классификации есть существенный недостаток — высокий % жира в организме бывает даже при нормальной массе тела
(«ожирение при нормальной массе тела»), и наоборот — спортсмен с хорошо развитой мышечной массой может иметь ИМТ,
соответствующий 1 степени ожирения, хотя само собой, никакого ожирения у него нет.
Поэтому для определения % жира в организме, а также воды и мышечной массы сегодня в медицине широко применяется метод
биоимпедансного анализа состава тела. В норме нормальный процент жировой массы у мужчин — 10–20%, у женщин — 18–28%.
Различают 2 основных типа жироотложения:
1. андроидное (по типу «яблока»), как правило, наблюдается у мужчин — отложение жира преимущественно в области верхней части живота)
2. гиноидное (по типу «груши»), наблюдается у женщин — отложение жира в области бедер и нижней части живота).
Отложение жира по типу «яблока» менее благоприятно, так как при этом типе ожирения чаще наблюдается висцеральное ожирение (жировые отложения вокруг внутренних органов), что способствует повышению риска возникновения сопутствующих заболеваний.
Признаком висцерального ожирения считается объем талии больше 80 см у женщин и более 94 см у мужчин.
Также соотношение объема талии к объему бедер в норме должно быть не более 1,0 у мужчин и 0,85 у женщин.
«Саркопеническое ожирение»
Потеря мышечной массы в сочетании с ожирением.
Зачастую его можно встретить у людей пожилого возраста.
Чревата развитием сахарного диабета 2 типа, сердечно-сосудистых заболеваний, снижением качества жизни пациента и инвалидизацией.
Диагностика ожирения
Диагностика ожирения основывается на подсчете ИМТ для определения степени выраженности ожирения.
Рекомендуется проводить биоимпедансный анализ состава тела, чтобы исключить ожирение при нормальной массе тела и саркопеническое ожирение.
Далее нужно исключить вторичные формы ожирения и выявить ассоциированные с ожирением заболевания
Комплексное обследование при ожирении должно включать:
Антропометрию; исследование состава тела; измерение артериального давления; ЭКГ; УЗИ органов брюшной полости;
Исследование анализа крови: глюкоза, липидный профиль (холестерин, ЛПВП, ЛПНП, триглицериды), печеночные показатели (АЛТ, АСТ, билирубин, ЩФ); гликогемоглобин, мочевая кислота; Лекоптин
скрининг на СОАС (ночная пульсоксиметрия).
Анализ композиции тела
Биоимпедансометрия — определение состава, или композиции тела. Методика основана на различной электропроводности тканей организма: жировая ткань хуже проводит импульсы электрического тока, чем вода, мышцы и органы.
Лечение ожирения
Диета
Лечение должно быть направлено в основном на коррекцию питания:
режим питания — трёхразовый, без перекусов. 40% на завтрак, 40% на обед, 20% на ужин от суточного рациона питания на завтрак;
питание с физиологической квотой белка и повышенным содержанием пищевых волокон;
исключение легкоусваиваемых углеводов;
ограничение общих углеводов и животного жира;
обогащение рациона омега-3 жирными кислотами.
Правильное, рациональное питание
Физическая активность
При ожирении важно повысить физическую активность преимущественно за счет аэробных физических нагрузок.
Рекомендовано проходить в умеренно-быстром темпе не менее 10 тысяч шагов в день.
Лекарственные препараты для лечения ожирения
Официальные, зарегистрированные препараты: Сибутрамин, Лираглутид, Орлистат.
Сибутрамин — препарат с двойным действием: он ускоряет насыщение, снижая количество потребляемой пищи, и увеличивает энергозатраты организма, что в совокупности приводит к отрицательному балансу энергии.
Имеет много побочных эффектов: сухость во рту, анорексия, инсомния, запор, головная боль, боль в спине гриппоподобный синдром — 8,2% (5,8%),случайная травма — 5,9% (4,1%), астения — 5,9% (5,3%), абдоминальная боль — 4,5% (3,6%), боль в груди — 1,8% (1,2%), боль в шее — 1,6% (1,1%),
аллергические реакции — 1,5% (0,8%). тахикардия — 2,6% (0,6%), вазодилатация (гиперемия кожи с ощущением тепла) — 2,4% (0,9%), мигрень — 2,4% (2,0%), гипертензия/повышение АД — 2,1% (0,9%), сердцебиение — 2,0% (0,8%). Со стороны органов ЖКТ: анорексия — 13,0% (3,5%), запор — 11,5% (6,0%), повышение аппетита — 8,7% (2,7%), тошнота — 5,9% (2,8%), диспепсия — 5,0% (2,6%), гастрит — 1,7% (1,2%), жажда — 1,7% (0,9%), рвота — 1,5% (1,4%), обострение геморроя — 1,2% (0,5%).
Со стороны опорно-двигательного аппарата: артралгия — 5,9% (5,0%), миалгия — 1,9% (1,1%), тендосиновит — 1,2% (0,5%), заболевания суставов — 1,1% (0,6%).
Со стороны нервной системы и органов чувств: сухость во рту — 17,2% (4,2%), инсомния — 10,7% (4,5%), головокружение — 7,0% (3,4%), нервозность — 5,2% (2,9%), тревога — 4,5% (3,4%), депрессия — 4,3% (2,5%), парестезия — 2,0% (0,5%), сонливость — 1,7% (0,9%), возбуждение — 1,5% (0,5%), эмоциональная лабильность — 1,3% (0,6%), изменение вкуса — 2,2% (0,8%), заболевания уха — 1,7% (0,9%), боль в ухе — 1,1% (0,7%).Со стороны респираторной системы: ринит — 10,2% (7,1%), фарингит — 10,0% (8,4%), синусит — 5,0% (2,6%), усиление кашля — 3,8% (3,3%), ларингит — 1,3% (0,9%). Со стороны кожных покровов: сыпь — 3,8% (2,5%), потливость — 2,5% (0,9%), Herpes simplex — 1,3% (1,0%), акне — 1,0% (0,8%).
Со стороны мочеполовой системы: дисменорея — 3,5% (1,4%), инфекции мочевыводящих путей — 2,3% (2,0%), вагинальный кандидоз — 1,2% (0,5%), метроррагия — 1,0% (0,8%).
генерализованный отек — 1,2% (0,8%).
Лираглутид — усиливает чувство наполнения желудка и насыщения, одновременно ослабляя ощущение голода и уменьшая объём принимаемой пищи.
Позитивно влияет на гликемический профиль и улучшает углеводный обмен.
Побочные эффекты — боль в мочевом пузыре, моча с кровью или помутнением, озноб, кашель, диарея, затрудненное, жгучее или болезненное мочеиспускание,
лихорадка, частые позывы к мочеиспусканию, общее ощущение дискомфорта или болезни, головная боль, охриплость голоса, боль в суставах, потеря аппетита,
боль в пояснице или боку, мышечные боли, тошнота, насморк, дрожь,боль в горле,потливость,проблемы со сном,необычная усталость или слабость,рвота,
Менее распространенные побочные эффекты: ухудшение зрения, головокружение,нервозность,стук в ушах,замедленное или учащенное сердцебиение.
Редкие побочные эффекты: беспокойство,холодный пот,путаница,прохладная, бледная кожа,депрессия,,крапивница или рубцы, зуд или кожная сыпь, повышенное чувство голода
крупный, похожий на улей отёк на лице, веках, губах, языке, горле, руках, ногах, ступнях или гениталиях, потеря сознания, ночные кошмары, покраснение кожи, судороги, дрожь,
невнятная речь.
Орлистат — препарат периферического действия, оказывающий терапевтический эффект в пределах ЖКТ.
Препятствует расщеплению и последующему всасыванию жиров, поступающих с пищей, создавая тем самым дефицит энергии, что приводит к снижению массы тела.
Независимо от степени снижения веса, снижает уровень холестерина в крови. Разрешён для лечения ожирения у детей.
Побочные эффекты: были зарегистрированы редкие пострегистрационные сообщения о тяжелом повреждении печени с развитием гепатоцеллюлярного некроза или острой печеночной недостаточности у пациентов, получавших орлистат, причем некоторые из этих случаев приводили к необходимости пересадки печени или смерти.
У некоторых пациентов может повышаться уровень оксалата в моче после лечения орлистатом. Сообщалось о случаях оксалатного нефролитиаза и оксалатной нефропатии с почечной недостаточностью. Необходимо контролировать функцию почек при назначении орлистата пациентам с риском нарушения функции почек и с осторожностью применять его у пациентов с гипероксалурией в анамнезе или оксалатным нефролитиазом кальция.
Желчнокаменная болезнь. Значительная потеря веса может увеличить риск развития желчнокаменной болезни. В клиническом исследовании орлистата для профилактики диабета типа 2 частота желчнокаменной болезни как нежелательного явления составила 2,9% (47 из 1649) у пациентов, рандомизированных в группу с применением орлистата, и 1,8% (30 из 1655) — в группу плацебо.
Поведенческие вмешательства
Если имеются нарушения пищевого поведения, для эффективного снижения веса важно ведение пациента совместно с психологом/психотерапевтом.
И только если консервативное лечение ожирения оказалось неэффективным, а также при тяжелой степени ожирения пациенту показана бариатрическая хирургия.
Хирургическое лечение
- эндоскопическая установка внутрижелудочных баллонов.
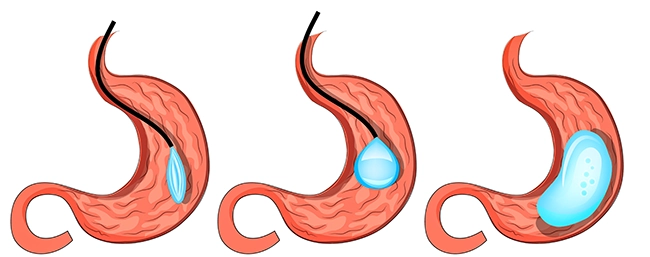
Создан внутрижелудочный баллон, не требующий хирургического вмешательства или эндоскопической установки. Баллон от компании Allurion сжат в небольшую капсулу, которая соединена с тонким катетером. После проглатывания баллон наполняется 550 мл жидкости через катетер, что создаёт ощущение сытости. Процедура длится 20 минут. Через четыре месяца баллон самостоятельно опорожняется через клапан, после чего выходит с калом. Метод протестировали более чем на 2 тыс. пациентов, они потеряли примерно 12 % веса. В России такая процедура пока не доступна.
- шунтирующие операции на тонкой кишке;
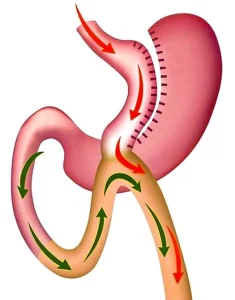
3. операции, связанные с уменьшением объема желудочного резервуара (бариатрические);
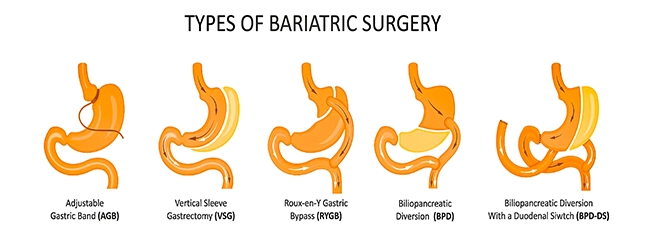
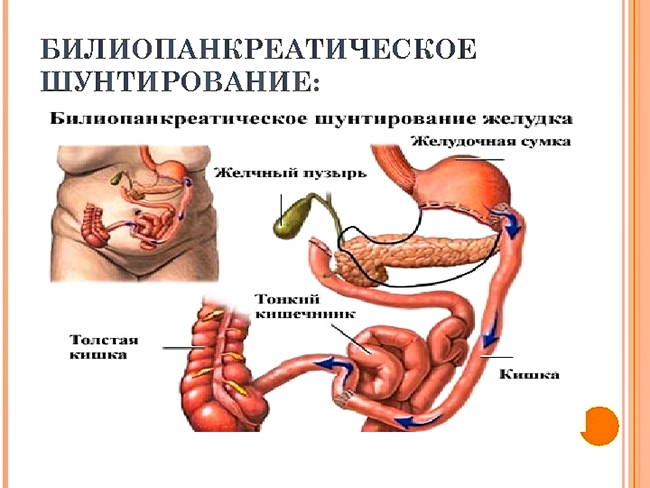
4. комбинированные вмешательства (желудочное, билиопанкреатическое шунтирование).
Лечение ожирения у пожилых пациентов
Важно сформировать здоровые привычки в питании и увеличить двигательную активность.
Также следует нормализовать артериальное давление, уровень глюкозы и холестерина крови, уровень печеночных трансаминаз, предупредить развитие сердечно-сосудистых осложнений, сахарного диабета 2 типа и его осложнений, цирроза печени на фоне НЖБП.
Прогноз. Профилактика
Профилактика направлена на нормализацию образа жизни:
регулярная физическая активность,
ограничение в рационе продуктов, богатых насыщенными жирами и рафинированными углеводами (кондитерские и колбасные изделия, лапша быстрого приготовления, дешевые полуфабрикаты и пр.),
употребление достаточного количества овощей и фруктов (не менее 400 г. в день),
включение в рацион зерновых продуктов (круп, хлеба грубого помола, макарон из твердых сортов пшеницы),
употребление в пищу достаточного количества белка (за счет нежирных сортов мяса и птицы, рыбы, морепродуктов, яиц, творога, молочных продуктов),
соблюдение режима труда и отдыха.
Продукция Сово-Сова для снижения веса